【肿瘤防治宣传周系列科普】第6期:认识“儿童肿瘤之王”——神经母细胞瘤
神经母细胞瘤(以下简称神母)于肾上腺髓质或椎旁神经节,是一种儿童常见的恶性肿瘤,发病率大约为十万分之一,占儿童肿瘤的8%—10%,IICR数据显示,我国1990—2013年6个注册中心数据显示,0-14岁儿童年龄标化发病率可达8.8/百万人年,0-19岁年龄标化发病率可达6.9/百万人,中国每年的神经母细胞瘤发病人数大致在1600至2900人之间。85%的病例确诊在6岁以内,10岁以上的发病极为罕见。
神母的发病原因是什么?
神经母细胞瘤的发病是一个复杂的过程,其确切原因目前尚未完全明确。研究发现可能与遗传因素、基因因素和一些环境因素相关。
家族因素:家族中有神经母细胞瘤病史的人群患病风险增加,但只占神母患者的1%~2%。
基因因素:MYC基因的异常表达也与神经母细胞瘤密切相关。MYC转录因子活性的增强有助于肿瘤逃脱免疫系统的监视,进而促进肿瘤细胞的增殖。特别是MYCN基因的变异,通常以基因扩增的形式出现,与高度侵袭性的神经母细胞瘤亚型有关。一些特定的基因如PHOX2、ALK、CASC15等被认为与神经母细胞瘤的发病风险增加有关。这些基因的突变可能导致细胞生长失控,进而引发肿瘤的形成。另外,染色体异常是神经母细胞瘤的一个显著基因共性,其中染色体臂1p、11q和14q的部分缺失,以及染色体臂17q的增加,均与神经母细胞瘤(NB)的不良预后密切相关。
非遗传因素:尚无明确证据证明神经母细胞瘤发病与哪些环境因素相关。
神母患儿通常要进行哪些检查
NB起病隐匿,缺乏典型临床症状,70%的患儿初诊时已经出现了广泛转移。患儿被确诊标准NB的确定诊断标准至少需要符合以下两项之一:1,明确的组织病理学诊断, 可以没有免疫组织化学检测、血清或尿中儿茶酚胺或其代谢产物升高等指标;2,骨髓活检或穿刺发现特征性NB细胞,为小圆细胞,呈巢状或菊花团状排列或抗GD2抗体染色阳性,并且伴有尿 VMA升高,血NSE升高。如果病理学诊断不能确定, 进行基因和核型异常调查有助于诊断, 出现1p36缺失和/或MYCN扩增支持NB诊断;儿茶酚胺代谢产物升高水平必须大于同年龄段平均值的3.0 SD。
在神经母细胞瘤的诊断过程中,实验室检查、肿瘤标志物检测、肿瘤或骨髓活检、影像学检查以及基因检测等手段各自扮演着不可或缺的角色,共同发挥着提高诊断精准性的重要作用。这些诊断方法互为补充,从不同角度揭示疾病的特征和程度,为医生提供了全面而深入的病情信息。通过综合运用这些手段,医生能够更准确地诊断神经母细胞瘤,为患者制定个性化的治疗方案提供有力支持,从而有助于提高治疗效果和患者生存率。
神母的危险度分层及分期
神经母细胞瘤具有高异质性的特点,将患者进行细致的区分,才能实现更精准的风险评估,并进一步指导临床上个体化的治疗方案。儿童神经母细胞瘤诊疗专家共识 CCCG-NB-2021 方案中将神经母细胞瘤治疗分组分为极低危、低危组、中危组和高危组四类。根据肿瘤的大小、扩散程度和患者的年龄,国际神经母细胞瘤风险组(INGR)将神母分为L1、L2、M、Ms四个不同的分期。近年来还出现了基于风险程度的重新分期(INRGSS),这种分期方法更加综合地考虑了肿瘤的生物学特性、遗传学和分子生物学特征,以及患者的年龄和治疗反应等因素。不同危险度分组的患者预后差异极大。低危NB患者病灶局限,发展缓慢,患者5年OS率超过95%,高危NB患者病灶发展迅速,具有明显的侵袭性、扩散性、转移性和易复发的倾向。高危NB通常发生在≥18个月的儿童中,并且经常转移到骨骼和骨髓,患者预后较差,5年OS率低于50%。
高危神母治疗手段
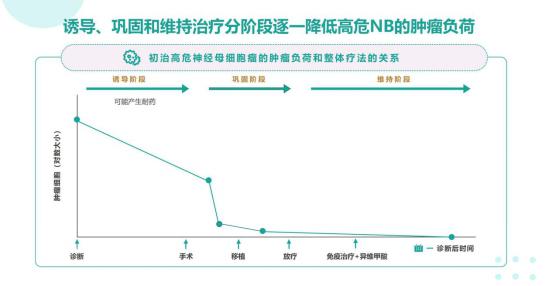
高危神经母细胞瘤的标准治疗包括诱导治疗、巩固治疗和维持治疗三个阶段。治疗手段包括手术、化疗、放疗、移植以及免疫疗法。
诱导治疗阶段包括化疗和手术,术前化疗通常用来控制肿瘤生长,使其局限在少数部位,以便手术时彻底清除。术后的辅助化疗通常用来控制无法通过手术清除的肿瘤残余部分和可能的转移病灶。
巩固阶段治疗包括造血干细胞移植和放疗。高剂量清髓化疗与自体造血干细胞移植起到进一步杀伤肿瘤的目的。放疗主要用于控制不能完全切除的局限期患者及化疗不能完全控制的肿瘤。通常采取有针对性的局部放疗,以减少对正常组织和器官的损伤。
巩固治疗传统一般采用口服异维甲酸的方式,异维甲酸是一种强分化诱导剂,可以诱导神经母细胞瘤分化,达到治疗肿瘤的目的。近年来,免疫治疗在神经母细胞瘤的治疗中被广泛认可,GD2单抗被获批用于高危神母的免疫治疗,临床研究显示GD2治疗在总生存率(OS)和无事件生存(EFS)表现出明显的获益。
高危神母的治疗难点
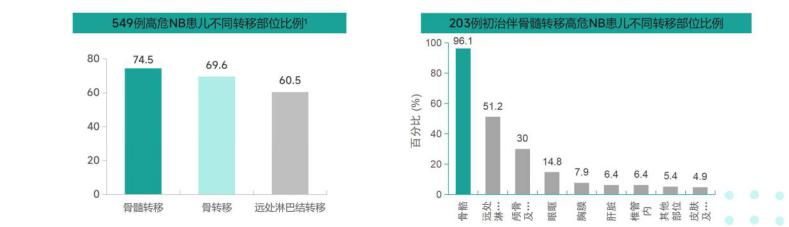
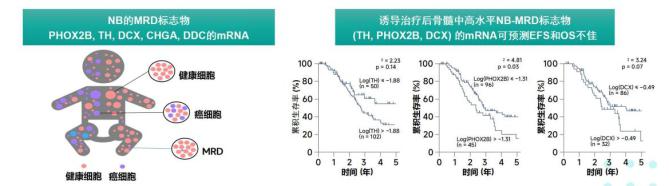
高危神母转移和复发是目前治疗的难点和痛点。最常见的转移部位是皮质骨 (69.6%) 和骨髓 (74.5%),原因是骨髓腔是肿瘤细胞归巢组织,转移到骨髓的肿瘤细胞可能浸润皮质骨,另外骨/骨髓作为耐药性NB细胞的储存库,是引发难治性/复发性疾病的主要原因。微小残留病灶(MRD)是导致伴骨/骨髓转移NB预后不良的主要因素之一。MRD 定义为局部和/或全身治疗后持续驻留在患者体内的残留癌细胞,超过50%高危NB患者由于存在对化疗耐药的MRD而出现肿瘤复发,同时骨髓部位的播散性肿瘤细胞是MRD的动态表现形式之一。
总结
神经母细胞瘤目前已被国家列入罕见病目录,一种儿童较为常见的实体肿瘤,具有恶性程度高,异质性强,治疗难度大,不同疾病分期预后差距大等特点。早期发现,早期治疗对于提高治愈率和生活质量至关重要。目前针对神经母细胞瘤的诊断已经非常明确,形成了比较规范的治疗流程。随着医学研究的深入和技术的不断进步,神经母细胞瘤的治疗展望呈现出多元化和个体化的趋势。针对神经母细胞瘤的治疗手段,如细胞疗法、基因疗法、放射性核素治疗等也在不断发展和完善。
专家介绍
主任医师医学博士
山东省肿瘤医院儿童肿瘤病区主任
中国抗癌协会青年理事
中国抗癌协会小儿肿瘤专业委员会委员
山东省抗癌协会小儿肿瘤专业委员会副主任委员